Risico op ontstaan stroke voorspeld door subklinisch atriumfibrilleren
Literatuur - Healey JS et al. N Engl J Med. 2012 Jan 12;366(2):120-9Subclinical atrial fibrillation and the risk of stroke.
Healey JS, Connolly SJ, Gold MR, Israel CW, Van Gelder IC, Capucci A, Lau CP, Fain E, Yang S, Bailleul C, Morillo CA, Carlson M, Themeles E, Kaufman ES, Hohnloser SH; ASSERT Investigators.
N Engl J Med. 2012 Jan 12;366(2):120-9.
Expert opinie VBWG-lid Paul Brouwers, neuroloog, Enschede:
'Om nog meer strokes te voorkomen, kunnen patiënten met deze benadering eerder worden gedetecteerd en behandeld met effectieve preventieve therapie (antistolling) om het optreden van stroke verder terug te dringen'
Achtergrond
Atriumfibrilleren kan asymptomatisch en daarmee subklinisch voorkomen [1,2]. Subklinisch atriumfibrilleren is bij ongeveer 25% van de patiënten de oorzaak van een beroerte [3]. Met implanteerbare devices zoals pacemakers en defibrillators worden boezem- en ventriculaire aritmieën continu gemonitord. Ook kunnen klinisch onduidelijke aritmieën en de consequenties daarvan ermee worden opgespoord.Het belangrijkste doel van deze studie was enerzijds om te bepalen of asymptomatische episodes van atriumfibrilleren geassocieerd waren met het optreden van beroerte.
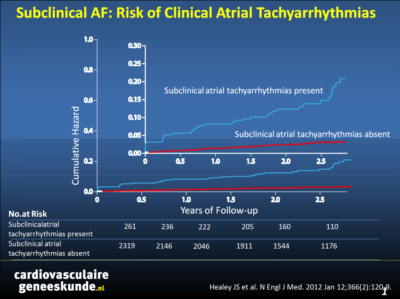
In totaal werden 2580 patiënten van 65 jaar of ouder met hypertensie, bij wie onlangs een pacemaker (95% van de patiënten) of defibrillator (5%) was geïmplanteerd, geïncludeerd in 23 landen en werden gevolgd gedurende gemiddeld 2,5 jaar. Subklinisch atriumfibrilleren was gedefinieerd als een atriumsnelheid van tenminste 190 slagen per minuut gedurende tenminste 6 minuten. Deze episodes werden geregistreerd gedurende de eerste drie maanden van de studie, en beroertes of perifere embolie werden beoordeeld gedurende de gehele studie.
Conclusie
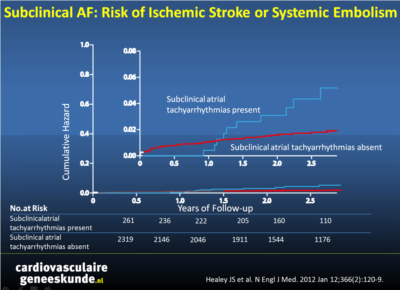
Op basis van deze robuuste resultaten lijkt de associatie tussen subklinisch atriumfibrilleren en het risico op stroke of systemische embolie duidelijk, al bestaan er nog vragen over oorzaak en gevolg en over de klinische significantie.Totdat meer studies uitsluitsel geven over het belang van antistolling voor asymptomatische patiënten met subklinisch atriumfibrilleren, is de CHADS2 score een goede manier om de noodzaak hiervoor vast te stellen.
Abstract
BACKGROUND:
One quarter of strokes are of unknown cause, and subclinical atrial fibrillation may be a common etiologic factor. Pacemakers can detect subclinical episodes of rapid atrial rate, which correlate with electrocardiographically documented atrial fibrillation. We evaluated whether subclinical episodes of rapid atrial rate detected by implanted devices were associated with an increased risk of ischemic stroke in patients who did not have other evidence of atrial fibrillation.METHODS:
We enrolled 2580 patients, 65 years of age or older, with hypertension and no history of atrial fibrillation, in whom a pacemaker or defibrillator had recently been implanted. We monitored the patients for 3 months to detect subclinical atrial tachyarrhythmias (episodes of atrial rate >190 beats per minute for more than 6 minutes) and followed them for a mean of 2.5 years for the primary outcome of ischemic stroke or systemic embolism. Patients with pacemakers were randomly assigned to receive or not to receive continuous atrial overdrive pacing.RESULTS:
By 3 months, subclinical atrial tachyarrhythmias detected by implanted devices had occurred in 261 patients (10.1%). Subclinical atrial tachyarrhythmias were associated with an increased risk of clinical atrial fibrillation (hazard ratio, 5.56; 95% confidence interval [CI], 3.78 to 8.17; P<0.001) and of ischemic stroke or systemic embolism (hazard ratio, 2.49; 95% CI, 1.28 to 4.85; P=0.007). Of 51 patients who had a primary outcome event, 11 had had subclinical atrial tachyarrhythmias detected by 3 months, and none had had clinical atrial fibrillation by 3 months. The population attributable risk of stroke or systemic embolism associated with subclinical atrial tachyarrhythmias was 13%. Subclinical atrial tachyarrhythmias remained predictive of the primary outcome after adjustment for predictors of stroke (hazard ratio, 2.50; 95% CI, 1.28 to 4.89; P=0.008). Continuous atrial overdrive pacing did not prevent atrial fibrillation.CONCLUSIONS:
Subclinical atrial tachyarrhythmias, without clinical atrial fibrillation, occurred frequently in patients with pacemakers and were associated with a significantly increased risk of ischemic stroke or systemic embolism.Referenties
1. Flaker GC, Belew K, Beckman K, et al. Asymptomatic atrial fibrillation: demographic features and prognostic information from the Atrial Fibrillation Follow-up Investigation of Rhythm Management (AFFIRM) study. Am Heart J 2005;149:657-63.2. Israel CW, Gronefeld G, Ehrlich JR, Li YG, Hohnloser H. Long-term risk of recurrent atrial fibrillation as documented by an implantable monitoring device: implicationsfor optimal patient care. J Am Coll Cardiol 2004;43:47-52.
3. Furberg CD, Psaty BM, Manolio TA, Gardin JM, Smith VE, Rautahariu PM. The prevalence of atrial fibrillation in elderly subjects (the Cardiovascular Health Study). Am J Cardiol 1994;74:236-41.

Deel deze pagina met collega's en vrienden: