Hartfrequentie als risicofactor bij patiënten met chronisch hartfalen
Literatuur - Cullington D, Goode KM, Clark AL, Cleland JG. Eur J Heart Fail. 2012 May 22. [Epub ahead of print]Heart rate achieved or beta-blocker dose in patients with chronic heart failure: which is the better target?
Cullington D, Goode KM, Clark AL, Cleland JG.
Eur J Heart Fail. 2012 May 22. [Epub ahead of print]
Achtergrond
Bètablokkers zijn belangrijk bij de behandeling van hartfalen [1-5] door de effecten van adenerge receptorstimulatie te blokkeren. In klinische studies bij patiënten met hartfalen werden beta-blokkers getitreerd tot doseringen afgeleid uit studies bij hypertensie en angina pectoris. Analyses van de meeste landmark studies suggereren dat de bereikte hartfrequentie, meer dan de dosis van de bètablokker, de belangrijkste determinant is van het effect van van betablokkers [3,4].Verlaging van de hartfrequentie is belangrijk om het risico op cardiovasculaire aandoeningen te verlagen en de prognose te verbeteren; deze kan ook worden bereikt door alternatieve methoden anders dan bèta-blokkers, als bètablokkers gecontra-indiceerd zijn of bijwerkingen geven.
Deze studie onderzocht of de dosis van de bètablokker dosis of de hartfrequentie sterker was geassocieerd met mortaliteit bij patiënten met stabiel chronisch hartfalen.
Patiënten met EF ≤ 40% met een sinusritme zowel bij aanvang als bij 4 maanden werden gedurende maximaal 36 maanden gevolgd (n = 654). Vóór het eerste bezoek kreeg 58% van hen bètablokkers; oplopend tot 82% na 4 maanden.
Belangrijkste resultaten
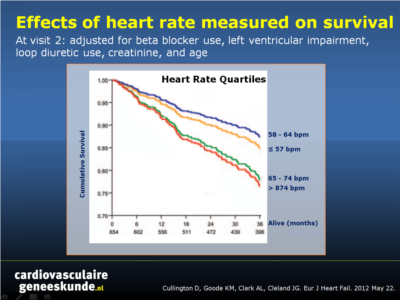
- Een hartslag in rust> 65 slagen per minuut na 4 maanden was geassocieerd met een aanzienlijk slechtere overleving (fig. 1).
- Patiënten met een hartslag tussen 58-64 slagen per minuut na 4 maanden hadden de hoogste overleving.
- Betablokker gebruik na 4 maanden werd in verband gebracht met een betere overleving, maar er was geen duidelijke relatie tussen de dosis van de bèt-blokker en reductie van mortaliteit.
Conclusie
Het bereiken van een target hartfrequentie kan een belangrijk doel zijn voor patiënten met chronisch hartfalen. Dit kan worden bereikt door bètablokkers, maar bij sommige patiënten kunnen ook andere hartslag-vertragende middelen, eventueel naast een lage dosis bètablokker, de voorkeur hebben in plaats van hogere doses bètablokkers alleen [6].
Referenties
1. Poole-Wilson PA, Swedberg K, Cleland JG, et al. Comparison of carvedilol and metoprolol on clinical outcomes in patients with chronic heart failure in the Carvedilol Or Metoprolol European Trial (COMET): randomised controlled trial. Lancet 2003;362:7–13.
2. Packer M, Bristow MR, Cohn JN. The effect of carvedilol on morbidity and mortality in patients with chronic heart failure. N Engl J Med 1996;334:1349–1355.
3. The Cardiac Insufficiency Bisoprolol Study II (CIBIS-II): a randomised trial. Lancet 1999;353:9–13.
4. Effect of metoprolol CR/XL in chronic heart failure: Metoprolol CR/XL Randomised Intervention Trial in Congestive Heart Failure (MERIT-HF). Lancet 1999;353:2001–2007.
5. Flather MD, Shibata MC, Coats AJ, et al; SENIORS Investigators. Randomised trial to determine the effect of nebivolol on mortality and cardiovascular hospital admission in elderly patients with heart failure (SENIORS). Eur Heart J 2005;26:215–225.
6. Volterrani M, Cice G, Caminiti G, et al. Effect of carvedilol, ivabradine or their combination on exercise capacity in patients with heart failure (the CARVIVA HF trial). Int J Cardiol 2011;151:218–224.
Abstract
Aims:To investigate whether the mortality of patients with chronic heart failure (CHF) due to left ventricular systolic dysfunction (LVSD) is more strongly related to beta-blocker dose or to heart rate. It is known that beta-blockers reduce mortality in patients with CHF and LVSD, but the primary mechanism of action is uncertain.
Methods and results:
Patients with an ejection fraction ≤40%, who were in sinus rhythm both at an initial (visit 1) and at a 4-month clinic review (visit 2), were followed for a maximum of 36 months. The relationships between heart rate, beta-blocker dose, and survival in a multivariable model were examined. Of 654 eligible patients, 381 (58%) were started on beta-blockers prior to the initial visit, increasing to 537 (82%) by visit 2. During follow-up, 142 (22%) patients died. Neither resting heart rate nor beta-blocker dose at visit 1 predicted mortality (P = 0.09 and P = 0.99), but resting heart rate at visit 2 did (P = 0.02). Beta-blocker use at visit 2 was associated with better outcome (P = 0.03) but with little variation in outcome according to dose. Patients with a heart rate of 58-64 b.p.m. at visit 2 had the best prognosis.
Conclusions:
The use of beta-blockers and resting heart rate at visit 2 both independently indicated prognosis, but beta-blocker dose did not. Beta-blockers may reduce mortality by several mechanisms; one that may be specific to blockade of adrenergic receptors and another related to heart rate reduction. Achieving a target heart rate range may be an appropriate therapeutic goal for patients with CHF.

Deel deze pagina met collega's en vrienden: