Empagliflozine verbetert glycaemische controle, en verlaagt benodigde insulinedosering
Literatuur - Rosenstock J et al., Diabetes Care. 2014 - Diabetes Care. 2014 Jun 14Improved Glucose Control With Weight Loss, Lower Insulin Doses, and No Increased Hypoglycemia With Empagliflozin Added to Titrated Multiple Daily Injections of Insulin in Obese Inadequately Controlled Type 2 Diabetes
Rosenstock J, Jelaska A, Frappin G, et al.; on behalf of the EMPA-REG MDI Trial Investigators
Diabetes Care. 2014 Jun 14. pii: DC_133055. [Epub ahead of print]
Achtergrond
BIjna de helft van de patiënten met type 2 diabetes (T2DM) bereiken geen glycaemische controle met basale insuline plus orale antidiabetica na 24 weken behandeling [1]. Intensivering van het insulineregime kan worden bereikt door progressieve toevoeging van prandiale insuline tot aan meervoudige dagelijkse injecties van insuline (MDI insuline). Sommige patiënten behalen dan nog steeds geen glycaemische controle omdat zij insulineresistent zijn, ook kunnen andere comorbiditeiten zoals obesitas het bereiken van glycaemische controle met hoge doseringen insuline bemoeilijken [2].Empaglflozine is een potente en selectieve sodium glucose cotransporter 2 (SGLT2) remmer [3], die nierglucosereabsorptie vermindert, wat leidt tot glucose-excretie via de urine [4], daarmee hyperglycaemie verlagen. Fase III studies hebben aangetoond dat empagliflozine glycaemische controle verbeterde, lichaamsgewicht en bloeddruk verlaagde, als monotherapie en als add-on therapie bij verschillende glucoseverlagende strategieën [5-8]. Aangezien empagliflozine onafhankelijk van betacelfunctie werkt [9], het tot gewichtsverlies leidt en geen hoger risico op hypoglycaemie met zich mee brengt [5-8], kan het een aantrekkelijk optie zijn om in combinatie met insuline te gebruiken.
De EMPA-REG MDI trial evalueerde de effectiviteit en veiligheid van 52 weken empagliflozine 10 mg en 25 mg vs. placebo als add-on therapie bij MDI insuline met of zonder metformine in obese patiënten met T2DM en onvoldoende glycaemische controle. Gedurende de eerste 18 weken moest de totale dagelijkse dosis insuline binnen 10% van de voorgeschreven dosering bij randomisatie blijven. Week 19-40 fungeerden als behandel-tot-target periode, waarin de insulinedosering werd aangepast om een preprandiaal glucosedoel van <5.5 mmol/L en een postprandiaal glucosedoel van <7.8 mmol/L te behalen. In week 41-52 moest de totale dagelijks dosis van insuline binnen 10% van de voorgeschreven dosering in week 40 blijven (aanpassingen voor veiligheidsredenen waren toegestaan).
Belangrijkste resultaten
- In week 18, was de gecorrigeerde gemiddelde (+SE) verandering vanaf baseline in HbA1c -0.50 + 0.05% met placebo in vergelijking met -0.94 + 0.05% met empagliflozin 10 mg en -1.02 + 0.05% met 25 mg (P<0.001 voor beide vergeleken met placebo).
- In week 18, was de gecorrigeerde gemiddelde (+SE) verandering vanaf baseline in fasting plasma glucose (FPG) 0.19 +0.16 mmol/L met placebo, en 0.98 + 0.16 mmol/L met empagliflozin 10 mg en -1.36 + 0.16 mmol/L met empagliflozin 25 mg (P<0.001 vs. placebo voor beide).
- Terwijl lichaamsgewicht toenam met placebo (0.34+ 0.18 kg), daalde het met empagliflozin 10 mg (-0.97 +0.18 kg) en 25 mg (-1.54 + 0.18 kg)(P<0.001 vs placebo voor beide).
- De gecorrigeerde gemiddelde +SE verandering vanaf baseline in HbA1c was -0.81 +0.08% in de placebogroep, ten opzichte van de empagliflozin groepen (10 mg: -1.18 +0.08%, 25 mg: -1.27+0.08%), die veel lagere doseringen insuline nodig hadden.
- Meer dan 30% van de patiënten op empagliflozine 10 mg en meer dan 40% van de patiënten op 25 mg die HbA1c>7% hadden bij aanvang van de studie, behaalden HbA1c < 7%, ten opzichte van 21% van de patiënten in de placebogroep.
- Gemiddelde +SE veranderingen vanaf baseline in FPG in week 52 waren -0.63 + 0.19 mmol/L met placebo, vergeleken met -0.63 + 0.19 mmol/L bij empagliflozine 10 mg (P=0.012) en -1.43 + 0.19 mmol/L bij empagliflozine 25 mg (P=0.004).
- Lichaamsgewicht nam significant af met empagliflozine 10 mg (-1.95 +0.36 kg) en 25 mg (-2.04+0.36 kg), ten opzichte van een toename van 0.44 +0.36 kg met placebo.
- Tijdens de 52 weken behandeling, was het aantal mensen date en nadelig event (AE), ernstigAE of AE leidend tot stoppen met de medicatie vergelijkbaar tussen de behandelgroepen. In de eerste 18 weken was het aandeel patienten met hypoglycaemische AEs iets hoger in empagliflozinebehandelde patiënten (39.8% (10 mg) en (25 mg) 41.3% vs. 37.2% in placebo), maar over de gehele 52 wekenperiode gezien, inclusief de behandel-tot-target periode, werd geen verschil gezien tussen de behandelgroepen in het aandeel patiënten met hypoglycaemische AEs (51.1% (10 mg) en 57.7% (25 mg) vs. 58.0% (placebo)).
Download Rosenstock Diab Care 2014 CVGK.pptx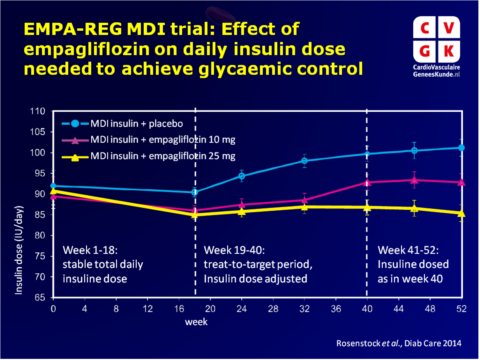
Conclusie
Deze studie toont aan dat, in vergelijking met insulinetitraties alleen, toevoeging van empagliflozine 10 mg of 25 mg eenmaal daags gedurende 52 weken, glycaemische controle verbeterde in moeilijk te behandelen obese insulineresistente patiënten. Lagere HbA1c niveaus werden bereikt met toevoeging van empagliflozine, ondanks dat lagere insulinedoseringen nodig waren, en dat er gewichtsverlies optrad, en zonder verhoogd risico op hypoglycaemie. Empagliflozine in aanvulling op MDI insuline werd goed getolereerd, en kan dus een nieuwe behandeloptie bieden in deze moeilijk te behandelen T2DM populatie.Klik door naar dit artikel op Pubmed
Referenties
1. RiddleMC, Rosenstock J, Gerich J; Insulin Glargine 4002 Study Investigators. The treat-to-target trial: randomized addition of glargine or human NPH insulin to oral therapy of type 2 diabetic patients. Diabetes Care 2003;26:3080–3086
2. Pickup JC, Renard E. Long-acting insulin analogs versus insulin pump therapy for the treatment of type 1 and type 2 diabetes. Diabetes Care 2008;31(Suppl. 2):S140–S145
3. Grempler R, Thomas L, Eckhardt M, et al. Empagliflozin, a novel selective sodium glucose cotransporter-2 (SGLT-2) inhibitor: characterisation and comparison with other SGLT-2 inhibitors. Diabetes Obes Metab 2012;14:83–90
4. Heise T, Seewaldt-Becker E, Macha S, et al. Safety, tolerability, pharmacokinetics and pharmacodynamics following 4 weeks’ treatment with empagliflozin once daily in patients with type 2 diabetes. Diabetes Obes Metab 2013; 15:613–621
5. Roden M, Weng J, Eilbracht J, et al.; EMPAREG MONO Trial Investigators. Empagliflozin monotherapy with sitagliptin as an active comparator in patients with type 2 diabetes: a randomised, double-blind, placebo-controlled, phase 3 trial. Lancet Diabetes Endocrinol 2013; 1:208–219
6. Häring H-U, Merker L, Seewaldt-Becker E, et al.; EMPA-REG MET Trial Investigators. Empagliflozin as add-on to metformin in patients with type 2 diabetes: a 24-week, randomized, doubleblind, placebo-controlled trial. Diabetes Care 2014;37:1650–1659
7. Häring H-U, Merker L, Seewaldt-Becker E, et al.; EMPA-REG METSU Trial Investigators. Empagliflozin as add-on to metformin plus sulfonylurea in patients with type 2 diabetes: a 24-week, randomized, double-blind, placebo-controlled trial. Diabetes Care 2013;36:3396–3404
8. Kovacs CS, Seshiah V, Swallow R, et al.; EMPA-REG PIO Trial Investigators. Empagliflozin improves glycaemic and weight control as addon therapy to pioglitazone or pioglitazone plus metformin in patients with type 2 diabetes: a 24-week, randomized, placebo-controlled trial. Diabetes Obes Metab 2014;16:147–158
9. Rosenstock J, Jelaska A, Wang F, et al.; EMPA-REG BASAL Trial Investigators. Empagliflozin as add-on to basal insulin for 78 weeks improves glycemic control with weight loss in insulin-treated type 2 diabetes (T2DM) (Abstract). Diabetes 2013;62(Suppl. 1):A285 10. Kim Y, Babu AR. Clinical potential of sodiumglucose cotransporter 2 inhibitors in the management of type 2 diabetes. Diabetes Metab Syndr Obes 2012;5:313–327

Deel deze pagina met collega's en vrienden: