Renale denervatie is effectief in verlagen van ambulante bloeddruk
Literatuur - Mahfoud F, Ukena C, Schmieder RE et al. - Circulation. 2013 Jun 18.
Ambulatory Blood Pressure Changes after Renal Sympathetic Denervation in Patients with Resistant Hypertension.
Mahfoud F, Ukena C, Schmieder RE et al.
Circulation. 2013 Jun 18. [Epub ahead of print]
Achtergrond
Ambulante bloeddruk monitoring (ABPM) wordt door internationale richtlijnen aanbevolen bij patiënten met resistente hypertensie, om pseudo-resistentie uit te sluiten en om het effect van behandeling op de beheersing van de bloeddruk beter te kunnen inschatten [1]. ABPM met gemiddelde 24-uurs-, dag- en nachtwaarden voor bloeddruk correleert beter met hypertensieve of diabetische eind-orgaanschade dan spreekuur-bloeddrukwaarden [2-4]. Bovendien is nachtelijke bloeddruk meer gerelateerd aan cardiovasculaire morbiditeit en mortaliteit dan bloeddruk overdag [5,6]. Catheter-gebaseerde renale denervatie (RDN) vermindert de renale en totale lichaams-spill-over van noradrenaline [7-9]. Het verlaagt systolische en diastolische bloeddruk gemeten op het spreekuur in patiënten met resistente hypertensie [10,11]. Slechts beperkte informatie is beschikbaar over de effecten op bloeddruk overdag, ’s nachts en gemiddelde bloeddruk, van de Symplicity HTN-2-studie [10]. Deze studie onderzoekt BP buiten het spreekuur met behulp van ABPM na RDN in een grote groep patiënten met echt resistente en pseudoresistente hypertensie.Belangrijkste resultaten
- Ondanks antihypertensieve behandeling waren de baseline SBP en DBP 170.7+22.1 mmHg, en 91.3+15.2 mmHg respectievelijk. Spreekuur- en 24-uurs gemiddelde SBP bij baseline 172.2+22 en 154+16.2 mmHg in echt resistente hypertensie, en 161.2+20.3 en 121.1+19.6 mmHg in pseudoresistente hypertensie.
- Spreekuur-BP was significant verlaagd in het gehele cohort na 3, 6 en 12 maanden (SBP: -21.5/-23.7/-27.3 mmHg, DBP: -8.9/-9.5/-11.7 mmHg, n=245/236/90 voor 3/6/12 maanden, P<0.001 voor allen). 24-uurs SBP was verminderd met 8.4/8.7/9.9 mmHg en DBP met 4.2/4.3/6.6 mmHg na 3, 6 en 12maanden.
- Spreekuur-BP verminderingen waren vergelijkbaar tussen behandelresistente en pseudoresistente hypertensieve patiënten. 24-uurs gemiddelde SBP en DBP waren alleen significant lager na 3, 6 en 12 maanden bij patiënten die echt behandelresistent waren.
- In een subgroep van patiënten behandeld met een aldosteron-antagonist (n=78), verlaagde RDN spreekuur-SBP/DBP (29.0/-11.4 mmHg, P<0.001 voor beide) en 24-uurs SBP/DBP (-11.9/-7.1 mmHg, P<0.001) 6 maand na RDN.
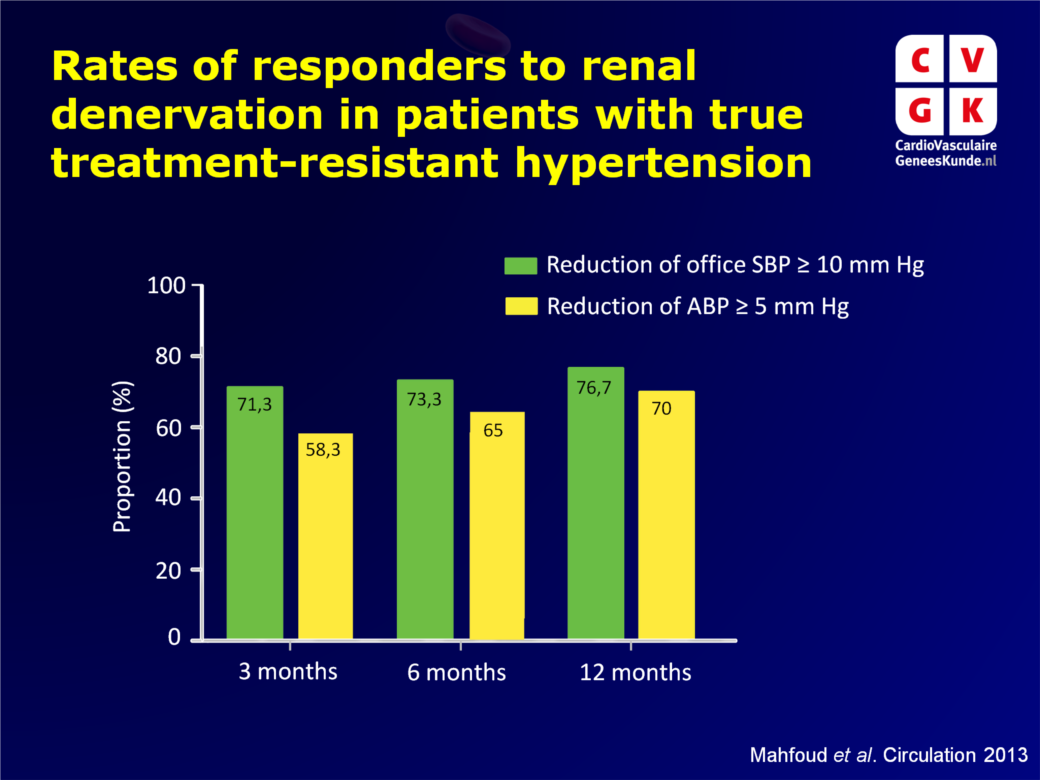
- Goed reagerend op RDN was gedefinieerd als SBP reductie >10 mmHg in spreekuurgebaseerde metingen en >5 mmHg in ABPM. Spreekuur-SBP bij baseline bleek gecorreleerd aan een goede response na 6 maanden follow-up (per 1 mmHg: OR: 1.026, 95%CI: 1.005-1.048, P=0.017, spreekuur SBP>170 mmHg: OR: 2.32: 95%CI: 1.09-4.85, P=0.029).
Conclusie
Deze studie spreekt eerder zorgen tegen dat RDN ABP niet even effectief zou verbeteren als spreekuur-BP. RDN verminderde spreekuur-BP en 24-uurs gemiddelde, en dag- en nachtbloeddrukmetingen significant.bij patiënten met echt resistente hypertensie. Langere termijnstudies moeten onderzoeken wat de impact van deze veranderingen zijn op cardiovasculaire uitkomsten in patiënten met resistente hypertensie.Redactioneel commentaar [12]
Initiële studies naar de effectiviteit van RDN in het verlagen van de bloeddruk hebben niet de mogelijkheid van pseudoresistentie uitgesloten, aangezien zij de nadruk legden op conventionele bloeddrukmeting op het spreekuur. Het huidige artikel biedt voor het eerst data over ambulante BP veranderingen na RDN. De geobserveerde 24-uurs ABP-verlaging ten opzichte van de verlaging in spreekuur-BP was lager dan de ratio die werd gezien na andere antihypertensieve behandelingen. Dit betekent dat de mate van ambulante BP-reductie minder indrukwekkend is dan die van spreekuur-BP.Verlaging van nachtelijke bloeddruk was vergelijkbaar met die van dag-BP. Dientengevolge was geen verbetering te zien in veranderde (nondipper of reverse dipper) circadiane BP profielen. Aangezien studies hebben laten zien dat nachtelijke BP meer gerelateerd lijkt aan uitkomsten dan dag-BP, is het geruststellend dat nachtelijke bloeddruk effectief wordt verminderd door RDN.
Deze studie heeft diverse tekortkomingen, dus de kwestie moet verder onderzocht worden. Tegelijkertijd benadrukt de studie de noodzaak van het meten van de bloeddruk buiten het spreekuur om goed de effecten van RDN op hypertensie-beheersing in het dagelijks leven te kunnen inschatten.
Referenties
1. Mancia G, De Backer G, Dominiczak A, et al. 2007 guidelines for the management of arterial hypertension: The task force for the management of arterial hypertension of the european society of hypertension (esh) and of the european society of cardiology (esc). J Hypertens. 2007;25:1105-1187.
2. Mancia G, Parati G. Ambulatory blood pressure monitoring and organ damage. Hypertension. 2000;36:894-900.
3. Mancia G, Zanchetti A, Agabiti-Rosei E, et al. Ambulatory blood pressure is superior to clinic blood pressure in predicting treatment-induced regression of left ventricular hypertrophy. Sample study group. Study on ambulatory monitoring of blood pressure and lisinopril evaluation. Circulation. 1997;95:1464-1470.
4. Jula A, Puukka P, Karanko H. Multiple clinic and home blood pressure measurements versus ambulatory blood pressure monitoring. Hypertension. 1999;34:261-266.
5. Fagard RH, Celis H, Thijs L, et al. Daytime and nighttime blood pressure as predictors of death and cause-specific cardiovascular events in hypertension. Hypertension. 2008;51:55-61.
6. Metoki H, Ohkubo T, Kikuya M, Asayama et al. Prognostic significance for stroke of a morning pressor surge and a nocturnal blood pressure decline: The ohasama study. Hypertension. 2006;47:149-154.
7. Krum H, Schlaich M, Whitbourn R, et al. Catheter-based renal sympathetic denervation for resistant hypertension: A multicentre safety and proof-of-principle cohort study. Lancet.2009;373:1275-1281.
8. Krum H, Sobotka P, Mahfoud F, et al. Device-based antihypertensive therapy: Therapeutic modulation of the autonomic nervous system. Circulation. 2011;123:209-215.
9. Schlaich MP, Sobotka PA, Krum H, et al. Renal sympathetic-nerve ablation for uncontrolled hypertension. N Engl J Med. 2009;361:932-934.
10. Esler MD, Krum H, Sobotka PA, et al. Renal sympathetic denervation in patients with treatment-resistant hypertension (the symplicity htn-2 trial): A randomised controlled trial. Lancet. 2010;376:1903-1909.
11. Krum H, Barman N, Schlaich M, et al. Catheter-based renal sympathetic denervation for resistant hypertension: Durability of blood pressure reduction out to 24 months. Hypertension. 2011;57:911-917.
12. Renal Sympathetic Denervation and Daily Life Blood Pressure in Resistant Hypertension: Simplicity or Complexity? Parati G, Ochoa JE, Bilo G. Circulatio. June 18, 2013. doi: 10.1161/CIRCULATIONAHA.113.003892

Deel deze pagina met collega's en vrienden: